Você conhece alguém com lúpus? Embora seja uma doença menos comum no Brasil, essa condição pode se manifestar de várias formas, exigindo cuidados específicos.
Segundo a Sociedade Brasileira de Reumatologia, aproximadamente 65 mil brasileiros são afetados por essa condição, com uma maior incidência entre as mulheres. No entanto, o lúpus não faz distinção de gênero, etnia ou faixa etária.
Devido à diversidade de sintomas, o diagnóstico dessa doença pode ser desafiador, já que não existem testes específicos para a sua detecção.
Por esses motivos e outros, a Cannabis medicinal tem sido cada vez mais recomendada como uma alternativa terapêutica no tratamento do lúpus. Se você ou algum familiar é portador dessa condição, as informações contidas neste artigo certamente serão relevantes para você.
Continue lendo para obter uma compreensão mais aprofundada sobre essa enfermidade e descobrir como a Cannabis medicinal pode auxiliar no seu tratamento. A seguir, você aprenderá sobre:
- O que é lúpus?
- Quais são os tipos de lúpus?
- Qual é a causa do lúpus?
- Quais são os principais sintomas do lúpus?
- Como é feito o diagnóstico da doença de lúpus?
- O lúpus tem cura?
- Como tratar a doença lúpus?
- lúpus pode ser tratado com Cannabis medicinal?
- Quais complicações o lúpus pode desenvolver, caso não for tratado?
- É possível prevenir o lúpus?
- Perguntas frequentes sobre o lúpus
O que é lúpus?
O lúpus é uma doença crônica autoimune que pode afetar várias partes do corpo, incluindo pele, articulações, rins, coração, pulmões e cérebro.
Nessa condição, o sistema imunológico do corpo, que normalmente protege contra invasores externos, como bactérias e vírus, ataca erroneamente tecidos saudáveis, resultando em inflamação e danos.
Essa inflamação pode causar uma ampla gama de sintomas, incluindo fadiga, erupções cutâneas, dor nas articulações, febre, perda de cabelo e problemas nos órgãos internos.
O lúpus é uma condição classificada no CID 10 com o código M32 e apresenta quatro tipos, cada um com sintomas e causas distintas. No entanto, a medicina divide a doença em dois grupos.
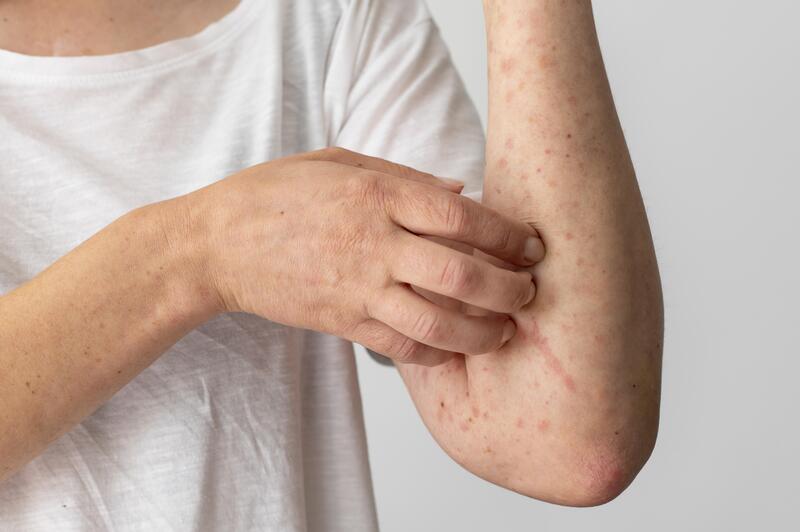
O primeiro grupo é o lúpus cutâneo, que afeta a pele e se manifesta através de vermelhidão em áreas como bochechas (em formato de borboleta), colo e braços.
Por outro lado, o segundo grupo é o lúpus sistêmico, que envolve os tipos de lúpus que atacam outras partes do corpo.
O mecanismo exato que desencadeia o lúpus ainda não é totalmente compreendido, mas há evidências de uma combinação de fatores genéticos, hormonais e ambientais desempenhando um papel na sua ocorrência.
Os genes desempenham um papel importante, pois pessoas com histórico familiar de lúpus têm maior probabilidade de desenvolver a doença. Além disso, as mulheres são mais afetadas do que os homens, sugerindo a influência dos hormônios femininos.
Independentemente do tipo, as manchas na pele são a manifestação mais comum, afetando aproximadamente 80% das pessoas que desenvolvem a doença.
A doença de lúpus no Brasil
Um dos maiores obstáculos para médicos e indivíduos com lúpus no Brasil é a falta de informação acerca da doença.
Na falta de estudos mais aprofundados, os profissionais de saúde e entidades de classe trabalham com as estimativas divulgadas pela Sociedade Brasileira de Reumatologia.
Ainda assim, os poucos dados disponíveis ao público dão algumas pistas sobre essa enfermidade.
Em uma matéria publicada na revista Veja, a médica Emilia Sato revela que 9 entre 10 casos de lúpus em nosso país são registrados em mulheres com idade entre 15 e 45 anos.
A causa para essa maior prevalência seria hormonal, uma vez que as mulheres nessa faixa etária estão mais expostas ao estrogênio.
Fora do Brasil, foram bastante divulgados na mídia os casos das cantoras Selena Gomez e Lady Gaga, ambas portadoras de lúpus. Elas foram diagnosticadas, respectivamente, em 2012 e 2010.
Quais são os tipos de lúpus?
Existem diferentes tipos de lúpus, sendo os mais comuns o lúpus eritematoso sistêmico (LES) e o lúpus eritematoso cutâneo (LEC).
Embora os sintomas de cada forma de lúpus possam ter características distintas, geralmente eles têm semelhanças, o que torna o diagnóstico desafiador.
Devido à sua relação com o sistema imunológico, o lúpus se apresenta com uma ampla gama de variações, pois cada pessoa possui um sistema de defesa único.
O lúpus eritematoso sistêmico é o tipo mais prevalente e pode afetar vários órgãos e sistemas do corpo, como pele, articulações, rins, coração, pulmões e cérebro.
Já o lúpus eritematoso cutâneo está principalmente relacionado a problemas de pele. Geralmente, este tipo não afeta os órgãos internos de forma significativa, mas é importante monitorar sua progressão para evitar complicações futuras.
Além desses tipos mais comuns, existem outras formas menos prevalentes de lúpus, como o lúpus induzido por medicamentos, que ocorre como uma reação a certos medicamentos, e o lúpus neonatal, que afeta bebês nascidos de mães com lúpus.
Vamos explorar cada tipo de lúpus em mais detalhes a seguir…
lúpus eritematoso sistêmico (LES)
Esse é o tipo mais comum de lúpus, afetando a grande maioria das pessoas que desenvolvem a enfermidade.
Tal como as outras variações, a progressão da doença pode ser lenta, durando meses, ou mais acelerada, quando avança em questão de poucas semanas.
Como vimos, no LES, o sintoma mais característico são as manchas na pele e as lesões avermelhadas.
Portadores desse tipo de lúpus ainda costumam apresentar lesões discoides, causadas por exposição à luz solar e que, ao cicatrizarem, deixam manchas na pele. Mas essa é também uma doença reumática e, como tal, pode afetar as articulações.
É o que acontece com boa parte das pessoas que desenvolvem LES, que passam a sofrer com dores nas juntas das mãos, dos pés e dos joelhos.
Também podem apresentar processos inflamatórios no coração (pericardite) e na pleura, membrana que reveste o pulmão.
Em cerca de metade dos casos de LES, o paciente pode apresentar inflamação nos rins, mais conhecida como nefrite, cujos sintomas são inchaço e urina espumosa.
lúpus discoide ou cutâneo
O lúpus discoide, também conhecido como lúpus cutâneo, é uma forma de lúpus eritematoso crônico que afeta principalmente a pele.
É uma doença autoimune na qual o sistema imunológico ataca erroneamente as células saudáveis da pele, resultando em inflamação e lesões cutâneas características.
As lesões do lúpus discoide geralmente aparecem no rosto, couro cabeludo, orelhas e pescoço, embora também possam se desenvolver em outras áreas expostas ao sol.
Elas são distintas e apresentam uma aparência escamosa, avermelhada e com bordas elevadas. Em alguns casos, essas lesões podem causar cicatrizes permanentes.
Essas manchas podem atingir os folículos pilosos, deixando sem cabelos a área atingida depois da cicatrização.
Como no LES, o tratamento convencional é à base de corticosteroides, que podem ser de aplicação intralesional ou tópica.
Estima-se que um percentual entre 5% e 15% dos pacientes com esse tipo da condição vem a desenvolver com o tempo o lúpus eritematoso sistêmico, quando outros órgãos são atingidos. Nesses casos, quanto mais lesões de pele a pessoa tiver, maior o risco de que a doença evolua.
Embora o lúpus discoide seja tipicamente limitado à pele, em alguns casos pode ocorrer acometimento de órgãos internos, como os rins.
Portanto, é importante monitorar de perto a condição e buscar um tratamento adequado para evitar complicações.
lúpus induzido por medicamentos
Também conhecido como lúpus induzido por drogas (LID), nessa versão da doença, os sintomas são muito parecidos com os da cutânea.
É considerada uma reação idiossincrática, ou seja, particular a um indivíduo. Portanto, não é associada a nenhuma propriedade dos fármacos que a desencadeiam.
Outra característica desse tipo de lúpus é que seus sintomas se manifestam em períodos bastante distintos.
Enquanto há situações em que a pessoa desenvolve a doença em poucos dias, em outros, ela pode levar anos para apresentar os primeiros sinais.
O LID pode ser provocado por fármacos imunobiológicos anti-TNF, principalmente o Etanercept, o Adalimumabe e o Infliximabe, usados no tratamento da psoríase. Também pode ser desencadeado por anticonvulsivantes, anti-hipertensivos, antibióticos e estatinas.
Ao contrário do lúpus sistêmico, o lúpus induzido por medicamentos geralmente não afeta órgãos internos e tende a se manifestar principalmente na pele.
Os sintomas podem incluir erupções cutâneas, vermelhidão, sensibilidade à luz solar e inflamação nas articulações. Em alguns casos, também podem ocorrer sintomas semelhantes aos do lúpus sistêmico, como fadiga, febre e inflamação dos órgãos.
Assim que os medicamentos que estão causando o lúpus induzido são identificados, eles devem ser interrompidos imediatamente, sob a supervisão médica.
Geralmente, os sintomas desaparecem gradualmente após a descontinuação do medicamento, embora em alguns casos possa levar meses para que ocorra a remissão completa.
É importante destacar que o lúpus induzido por medicamentos é uma condição temporária e não uma forma crônica de lúpus.
No entanto, os pacientes que tiveram essa reação devem informar seus médicos sobre a ocorrência, para evitar o uso futuro desses medicamentos.
lúpus neonatal
Já o lúpus eritematoso neonatal (LEN) tem como causa a transmissão de anticorpos com potencial autoimune da mãe para o feto.
Essa é uma versão rara da doença e, na maior parte dos casos, autolimitada. Ou seja, ela tem início, meio e fim.
Na primeira gestação, mulheres com anticorpos patogênicos apresentam cerca de 2% de chances de passar a condição para o bebê. E se ela vier a engravidar em sequência, esse risco é multiplicado por dez.
Como os outros tipos de lúpus eritematoso, no LEN, os principais sintomas são as lesões na pele, presentes em aproximadamente 70% dos casos.
Geralmente, ele surge no bebê entre os dois ou três meses de idade, desaparecendo por volta dos nove meses.
Uma peculiaridade da variação neonatal é que, via de regra, ela provoca sequelas cardíacas, com manifestações brandas de bloqueio atrioventricular.
Qual é a causa do lúpus?
As causas do lúpus ainda não são conhecidas. De qualquer forma, sabe-se que a enfermidade é provocada por uma soma de fatores exógenos que, somados à predisposição genética, podem desencadeá-la.
Para a medicina, a condição é causada por uma combinação de aspectos infecciosos, genéticos, hormonais e ambientais.
Sendo assim, pessoas que tenham predisposição para desenvolver essa condição passam a manifestá-lo quando entram em contato com algum elemento externo motivador da doença.
O desafio que a ciência tem pela frente é identificar com precisão que fatores externos são esses.
Em todo caso, já se sabe que a exposição à luz solar é uma das causas mais comuns, sendo indicada como o principal gatilho para os processos inflamatórios da enfermidade.
Além disso, também são apontados como fatores exógenos causadores de lúpus o uso de certos medicamentos e infecções.
Há algum fator específico que pode facilitar o desenvolvimento do lúpus?
De forma equivocada, há quem acredite que essa doença seja contagiosa. Sendo uma condição autoimune, a chance de haver transmissão é zero. Portanto, seu desenvolvimento só depende da exposição aos fatores de risco e da genética.
Entre os elementos endógenos mais recorrentes, destacam-se:
Predisposição genética
Acredita-se que a predisposição genética desempenhe um papel importante no desenvolvimento do lúpus.
Certos genes podem influenciar a resposta imunológica e aumentar a suscetibilidade a doenças autoimunes, como o lúpus. No entanto, a genética por si só não explica completamente a doença.
Fatores ambientais
Vários fatores ambientais podem desencadear o lúpus em pessoas geneticamente predispostas.
Exposição à luz solar, infecções virais, certos medicamentos, estresse e fumo foram associados ao desenvolvimento da doença. Esses fatores podem desencadear uma resposta imune anormal em indivíduos suscetíveis.
Disfunção do sistema imunológico
No lúpus, o sistema imunológico ataca erroneamente as células saudáveis do corpo, em vez de combater infecções e doenças.
Os anticorpos atacam tecidos e órgãos saudáveis, causando inflamação e danos.
Acredita-se que essa disfunção imunológica resulte de uma combinação de fatores genéticos, hormonais e ambientais.
Fatores hormonais
As mulheres são mais propensas a desenvolver llúpus do que os homens, sugerindo um possível papel dos hormônios sexuais.
Os estrogênios, em particular, podem influenciar o sistema imunológico e aumentar a atividade do lúpus. Mudanças hormonais durante a puberdade, gravidez e menopausa também podem desencadear ou exacerbar os sintomas.
Resposta inflamatória
No lúpus, ocorre uma resposta inflamatória crônica em todo o corpo. A inflamação resulta da ativação anormal das células imunes e da produção excessiva de citocinas pró-inflamatórias. Essa resposta inflamatória contribui para os danos aos órgãos e tecidos afetados.
Quais são os principais sintomas do lúpus?
Os sintomas do lúpus podem variar amplamente de uma pessoa para outra. No entanto, existem alguns sintomas comuns associados ao lúpus que são frequentemente observados.
Um sintoma característico do lúpus é a fadiga intensa e persistente. As pessoas com lúpus muitas vezes experimentam uma sensação debilitante de cansaço, mesmo após descanso adequado.
Outro sintoma é a dor e a inflamação nas articulações, conhecida como artrite lúpica. As articulações podem ficar inchadas, doloridas e rígidas, tornando difícil o movimento normal. Essa condição pode afetar tanto as pequenas como as grandes articulações.
Manifestações cutâneas são frequentemente observadas no lúpus. Uma erupção avermelhada em forma de “borboleta” nas bochechas e no nariz, chamada de eritema malar, é uma das marcas registradas da doença.
Além disso, pode ocorrer sensibilidade à luz solar, resultando em erupções cutâneas quando a pele é exposta ao sol.
O lúpus também pode afetar os órgãos internos. A inflamação dos rins é uma complicação séria que pode levar à insuficiência renal.
Os sintomas associados incluem inchaço nas pernas, tornozelos ou pés, aumento da pressão arterial e alterações na frequência urinária.
Além desses sintomas principais, o lúpus também pode causar uma série de outros sintomas, incluindo perda de cabelo, úlceras na boca e nariz, problemas oculares, distúrbios gastrointestinais e anemia.
É importante ressaltar que os sintomas do lúpus podem variar em intensidade e podem se manifestar de forma intermitente, com períodos de exacerbação e remissão.
Cada pessoa com lúpus pode apresentar uma combinação única de sintomas, e o diagnóstico preciso requer avaliação médica completa, incluindo exames de sangue e análise dos sintomas apresentados.
Se você suspeitar que está com lúpus ou tiver algum desses sintomas, é fundamental procurar atendimento médico para um diagnóstico adequado.
Onde dói o lúpus?
Uma das áreas mais afetadas pelo lúpus é a pele. Pacientes com lúpus frequentemente experimentam erupções cutâneas, que podem se manifestar como manchas vermelhas, escamosas ou lesões nas bochechas e nariz.
Essas erupções podem causar desconforto e coceira. Além da pele, o lúpus também pode afetar as articulações e causar dor nas mesmas.
As articulações afetadas podem ficar inchadas, rígidas e doloridas, tornando os movimentos dolorosos e limitados. As articulações mais comumente afetadas são as dos dedos, punhos, joelhos e tornozelos.
Outra área onde o lúpus pode causar dor é no sistema nervoso. Alguns pacientes podem desenvolver sintomas neurológicos, como dores de cabeça, tonturas, dormência, formigamento ou fraqueza muscular.
Em casos mais graves, o lúpus pode afetar o cérebro e a medula espinhal, resultando em complicações neurológicas mais sérias.
Por fim, o lúpus pode afetar órgãos internos, como rins, coração, pulmões e fígado. Quando esses órgãos são afetados, podem ocorrer dores abdominais, dor no peito, dificuldade respiratória e outros sintomas relacionados a cada órgão específico.
Como é feito o diagnóstico da doença de lúpus?
O diagnóstico do lúpus é baseado em uma combinação de sinais clínicos, sintomas e resultados de exames laboratoriais.
Para diagnosticar o lúpus, os médicos levam em consideração a história médica completa do paciente, incluindo os sintomas relatados e a análise dos sinais físicos durante o exame clínico.
Os sintomas comuns do lúpus incluem fadiga, febre, dor nas articulações, erupções cutâneas, sensibilidade à luz solar e inflamação de órgãos internos.
Os exames laboratoriais desempenham um papel importante no diagnóstico do lúpus. Os testes sanguíneos podem detectar a presença de certos anticorpos, como o anticorpo antinuclear (ANA), que é frequentemente encontrado em pacientes com lúpus.
Outros testes, como o teste de anticorpos específicos, como o anti-DNA de dupla cadeia, também podem ser realizados.
Exames de imagem, como radiografias, ressonância magnética (RM) e ultrassonografia também podem ser utilizados para avaliar o envolvimento de órgãos internos.
É importante ressaltar que o diagnóstico do lúpus pode ser desafiador, pois os sintomas podem variar amplamente entre os pacientes e imitar outras condições.
Portanto, é essencial consultar um médico especializado em doenças autoimunes para obter um diagnóstico preciso.
O tratamento precoce do lúpus é fundamental para controlar os sintomas, prevenir complicações e melhorar a qualidade de vida dos pacientes.
O lúpus tem cura?
Atualmente, não existe cura conhecida para o lúpus. Embora não haja uma cura definitiva, é possível controlar os sintomas e melhorar a qualidade de vida dos pacientes com lúpus. O tratamento do lúpus é individualizado e depende dos sintomas e órgãos afetados.
Os medicamentos utilizados podem incluir anti-inflamatórios não esteroides (AINEs) para aliviar a dor e a inflamação, corticosteroides para controlar a resposta imune e medicamentos imunossupressores para suprimir o sistema imunológico hiperativo.
Além disso, é essencial adotar um estilo de vida saudável, incluindo uma dieta equilibrada, exercícios regulares e descanso adequado.
Evitar a exposição ao sol e usar protetor solar são importantes para reduzir o risco de erupções cutâneas induzidas pelo sol, que são comuns em pacientes com lúpus.
É fundamental que os pacientes com lúpus recebam um acompanhamento médico regular para monitorar seus sintomas, ajustar a medicação conforme necessário e tratar eventuais complicações.
Com um tratamento adequado, muitas pessoas com lúpus podem levar uma vida ativa e saudável.
Pesquisas estão em andamento para melhorar a compreensão do lúpus e desenvolver terapias mais eficazes.
No entanto, até o momento, a cura permanece desconhecida, e o foco principal é no controle dos sintomas e na melhoria da qualidade de vida dos pacientes.
Como tratar a doença lúpus?
Doenças autoimunes como o lúpus são, em geral, crônicas e incuráveis, a não ser nos casos em que ela é autolimitada.
Por outro lado, não ter cura não significa que não há tratamento ou que a pessoa portadora não possa ter uma vida normal.
Assim sendo, o objetivo passa a ser o controle dos sintomas e o restabelecimento da qualidade de vida.
O paciente também precisará adquirir hábitos no sentido de prevenir a resposta autoimune, como evitar a exposição ao sol e, se o fizer, usar protetor solar.
Quando se manifesta de forma menos agressiva, o lúpus sistêmico geralmente é tratado com anti-inflamatórios não esteroides para pleurisia e artrite.
Também podem ser prescritos corticoides de baixa dosagem, bem como corticoide tópico para tratar lesões cutâneas.
Já nos casos mais graves, pode ser indicado tratamento com fármacos citotóxicos que, como tais, costumam provocar efeitos colaterais bastante severos.
lúpus pode ser tratado com Cannabis medicinal?
A inflamação é tecnicamente uma resposta física do corpo a uma lesão: é uma forma natural de indicar aos recursos corporais para curar uma infecção. Dito isto, sabe-se que a inflamação crônica é prejudicial para o corpo humano.
Dado o número crescente de estudos sobre o sistema endocanabinoide (SEC) e a Cannabis em relação à inflamação, há um grande potencial da Cannabis em controlar doenças autoimunes.
Sendo um dos principais tipos de receptores do SEC, os receptores CB2 estão localizados principalmente no sistema imunológico, portanto, acredita-se que eles desempenham um papel na inflamação.
Estudos que demonstram o potencial dos canabinoides em aumentar a interleucina-¹, uma proteína imunossupressora e reduzir a interleucina-², uma proteína pró-inflamatória.
Além disso, diversos estudos provaram que a Cannabis é capaz de diminuir a produção de citocinas pró-inflamatórias e modular o sistema imunológico.
Assim, a Cannabis pode reequilibrar um sistema imunológico que reage demais ou que não reage o suficiente.
Quais estudos apontam a eficácia da Cannabis para o tratamento de lúpus?
Muitos estudos demonstraram o efeito anti-inflamatório dos canabinoides, como o canabidiol (CBD), através de diferentes testes in-vivo e in-vitro. O estudo Cannabinoids as novel anti-inflammatory drugs é um desses estudos.
De acordo com este estudo, evidências indicam que os canabinoides podem proteger contra a deterioração de doenças autoimunes, como a artrite.
Embora as reações ao lúpus ainda tenham sido pouco estudadas, pode-se supor que o CBD possa ter os mesmos benefícios anti-inflamatórios nesta doença.
Outra propriedade importante do CBD é o seu potencial analgésico. Quando o CBD é administrado com a dosagem certa, pode aliviar a dor. Isto foi confirmado em muitos estudos sobre dor neuropática e oncológica.
Por fim, o estudo Therapeutic Prospects of Cannabinoids in the Immunomodulation of Prevalent Autoimmune Diseases analisou os benefícios do CBD nas doenças autoimunes em geral.
De acordo com este estudo, evidências do efeito imunomodulador dos canabinoides nas doenças autoimunes foram encontradas em um apanhado de estudos.
A revisão destes estudos descobriu que o CBD é um dos principais moduladores da resposta imune.
Assim, o CBD pode ajudar a reduzir o número de células pró-inflamatórias Th1 e Th17 e a produção das citocinas pró-inflamatórias, como a interleucina.
Como a Cannabis é usada no tratamento da doença de lúpus?
O uso da Cannabis contra as doenças autoimunes tem se tornado cada vez mais popular à medida que muitas pessoas atestam seus benefícios por experiência própria.
Uma dessas pessoas é Elvimar Falcão Valente, que descobriu na Cannabis um excelente tratamento para o lúpus. Venha conhecer a história!
Embora eficaz, a Cannabis ainda tem os seus efeitos e mecanismos de ação sendo completamente identificados pela ciência.
Por causa disso, parte da comunidade médica e das autoridades de saúde é reticente a respeito do seu uso medicinal.
Essa é uma das razões pelas quais a Cannabis é autorizado pela Anvisa a ser administrado pelas vias oral e nasal no Brasil, embora nos países onde a Cannabis medicinal está mais desenvolvida, são permitidos vias de administração como supositórios e vaporização.
Quais são os principais efeitos adversos da Cannabis?
Medicamentos corticoides e alguns anti-inflamatórios prescritos para tratar de doenças autoimunes podem provocar efeitos adversos graves.
Nesse aspecto, a Cannabis se revela ainda mais vantajosa, porque raramente causa reações indesejadas ao ser administrado via oral ou nasal.
A propósito, esse é um dos motivos pelos quais cada vez mais especialistas vêm se rendendo à Cannabis medicinal.
Os fitocanabinoides extraídos das plantas do gênero Cannabis interagem com os receptores canabinoides que todos nós produzimos naturalmente, sendo, portanto, bem tolerados pelo organismo.
De qualquer forma, a Cannabis pode provocar alguns efeitos colaterais brandos, como sonolência e fadiga.
São situações excepcionais, mas, ainda assim, precisam ser consideradas. Se o paciente vier a sentir essas reações, deve conversar com o médico para possíveis ajustes no tratamento ou na dosagem do canabidiol.
Como iniciar o tratamento de llúpus com Cannabis?
A aquisição de Cannabis, no Brasil, ainda é feita majoritariamente via importação. Embora haja medicamentos nacionais vendidos nas farmácias e drogarias, eles são escassos, fornecidos em dosagens limitadas e caros, se comparados aos importados.
Por isso, na maioria dos casos, é preciso solicitar à Anvisa a permissão para importar o canabidiol, desde que seja obtida a receita médica.
Para encontrar um profissional credenciado que possa fornecer esta prescrição, acesse a nossa lista de médicos prescritores de Cannabis medicinal, classificados por especialidade e região.
Clique aqui, escolha um médico e marque uma avaliação. Se após a consulta ele considerar que a Cannabis pode ajudar no seu caso, você receberá sua prescrição médica a qual pode usar para realizar a importação do medicamento.
Quais complicações o lúpus pode desenvolver, caso não for tratado?
Quando o lúpus não é tratado adequadamente, podem surgir várias complicações que podem ter um impacto significativo na saúde e qualidade de vida dos pacientes.
Uma das complicações mais comuns do lúpus não tratado é o dano renal. A nefrite lúpica, uma forma de inflamação nos rins causada pela doença, pode levar à insuficiência renal progressiva.
Se não for diagnosticada e tratada a tempo, pode resultar em danos irreversíveis aos rins, exigindo terapias de substituição renal, como diálise ou transplante.
Outra complicação grave é o envolvimento cardíaco. O lúpus pode afetar as artérias coronárias, causando doença cardíaca coronária e aumentando o risco de infarto do miocárdio.
A inflamação também pode comprometer a função do músculo cardíaco, resultando em insuficiência cardíaca congestiva.
O lúpus está associado a um risco aumentado de desenvolvimento de coágulos sanguíneos, o que pode levar a complicações tromboembólicas, como acidente vascular cerebral e embolia pulmonar.
O lúpus não tratado também pode causar danos nas articulações, resultando em artrite lúpica. Essa condição causa inflamação, dor, inchaço e rigidez nas articulações, afetando a mobilidade e a qualidade de vida do paciente.
Por outro lado, a inflamação crônica das articulações pode levar à destruição progressiva das mesmas, causando deformidades permanentes.
Além disso, o lúpus não tratado pode levar a complicações pulmonares, como pneumonite lúpica e derrame pleural.
A pneumonite lúpica é uma inflamação dos pulmões que causa dificuldade respiratória, tosse e dor torácica.
O derrame pleural ocorre quando há um acúmulo anormal de líquido entre as membranas que revestem os pulmões, resultando em falta de ar e desconforto respiratório.
É possível prevenir o lúpus?
Atualmente, não há uma forma conhecida de preveni-la completamente. O lúpus pode ser desencadeado por uma combinação de fatores genéticos e ambientais, tornando difícil prever quem desenvolverá a doença.
No entanto, existem algumas medidas que podem ajudar a reduzir o risco de desenvolver lúpuslúpus ou minimizar a gravidade dos sintomas.
Uma das maneiras de potencialmente diminuir o risco de lúpus é adotar um estilo de vida saudável. Isso inclui uma alimentação balanceada, exercícios regulares e a manutenção de um peso saudável.
Uma dieta rica em frutas, vegetais, grãos integrais e proteínas magras pode ajudar a fortalecer o sistema imunológico e fornecer os nutrientes necessários para a saúde geral.
Além disso, é importante evitar o tabagismo e limitar o consumo de álcool. O tabagismo tem sido associado ao aumento do risco de desenvolvimento de doenças autoimunes, incluindo o llúpus.
O álcool, quando consumido em excesso, pode piorar os sintomas do llúpus e interferir na eficácia dos medicamentos utilizados para o tratamento.
Proteger-se da exposição solar também é crucial para pessoas em risco de desenvolver llúpus. A luz solar ultravioleta (UV) pode desencadear ou agravar os sintomas da doença.
É recomendado o uso de protetor solar com alto fator de proteção (FPS), roupas de proteção, chapéus e óculos de sol.
Evitar a exposição direta ao sol durante os horários de pico, quando os raios UV são mais intensos, também é aconselhável.
Por fim, é fundamental ter uma abordagem proativa em relação à saúde. Isso inclui fazer exames de rotina, acompanhar qualquer sintoma incomum e procurar atendimento médico imediatamente se surgirem preocupações.
Embora não seja possível prevenir completamente o llúpus, adotar um estilo de vida saudável, evitar fatores desencadeantes conhecidos e estar atento aos sintomas pode ajudar a minimizar o impacto da doença.
Perguntas frequentes sobre o lúpus
Devido à sua natureza multifacetada e às muitas incertezas em torno da doença, é natural que surjam várias dúvidas e perguntas.
A seguir, abordaremos algumas das perguntas mais frequentes sobre o lúpus, oferecendo informações e esclarecimentos para melhor compreensão.
O que muda na vida de quem tem lúpus?
O diagnóstico de lúpus Eritematoso Sistêmico (LES) pode trazer mudanças significativas na vida de uma pessoa.
O lúpus é uma doença crônica e imprevisível, que pode afetar diversos aspectos físicos, emocionais e sociais. Aqui estão algumas das mudanças comuns que podem ocorrer na vida de alguém que tem lúpus:
Saúde física
O lúpus pode causar sintomas variados, como fadiga extrema, dores articulares e musculares, erupções cutâneas, problemas renais, distúrbios cardíacos, entre outros.
Esses sintomas podem levar a limitações físicas, exigindo ajustes nas atividades diárias e, às vezes, até mesmo na capacidade de trabalho. O gerenciamento da saúde física torna-se uma prioridade constante.
Tratamento e cuidados médicos
Pessoas com lúpus geralmente precisam de acompanhamento médico regular e tratamento contínuo para controlar os sintomas e prevenir complicações.
Isso pode envolver a necessidade de tomar medicamentos diários, realizar exames de rotina e consultas médicas frequentes.
O lúpus requer um compromisso contínuo com o autocuidado e uma boa adesão ao plano de tratamento.
Mudanças na rotina diária
O lúpus pode exigir modificações na rotina diária, adaptando-se aos níveis variáveis de energia e à presença de sintomas.
O equilíbrio entre descanso e atividade física se torna fundamental para evitar fadiga excessiva e surtos de sintomas.
Além disso, a necessidade de proteção solar adequada e evitar desencadeadores conhecidos do lúpus pode afetar as atividades ao ar livre e o estilo de vida.
Aspectos emocionais
Viver com uma doença crônica como o lúpus pode ser emocionalmente desafiador. A incerteza sobre os sintomas e o curso da doença, o impacto nas relações pessoais e profissionais e a possibilidade de enfrentar limitações físicas podem causar estresse, ansiedade e até mesmo depressão.
O suporte emocional adequado, como apoio de familiares, amigos ou terapia, pode ser importante para lidar com esses aspectos.
Como deve ser a alimentação de quem tem lúpus?
A alimentação de uma pessoa com lúpus geralmente se concentra em promover uma dieta saudável e equilibrada, visando reduzir a inflamação e apoiar a saúde geral.
Embora não exista uma dieta específica para o lúpus, aqui estão algumas diretrizes gerais que podem ser úteis:
- Dieta balanceada: Consuma uma variedade de alimentos frescos e nutritivos, incluindo frutas, vegetais, grãos integrais, proteínas magras e fontes saudáveis de gordura, como peixes gordurosos, abacate e nozes.
- Ômega-3: Alimentos ricos em ácidos graxos ômega-3, como salmão, sardinha, linhaça e chia, podem ajudar a reduzir a inflamação.
- Antioxidantes: Inclua alimentos ricos em antioxidantes, como frutas vermelhas, legumes de folhas verdes escuras, tomates, cenouras, nozes e chá verde. Esses alimentos podem ajudar a combater o estresse oxidativo e a inflamação.
- Evite alimentos processados: Limite o consumo de alimentos processados, fast food e alimentos ricos em gorduras saturadas, açúcar refinado e sal.
- Moderação com álcool e cafeína: O consumo excessivo de álcool e cafeína pode afetar negativamente a saúde em geral. É melhor consumir essas substâncias com moderação.
- Consulte um profissional de saúde: É importante trabalhar em conjunto com um profissional de saúde, como um nutricionista, que possa fornecer orientações personalizadas com base nas suas necessidades específicas.
Lembre-se de que cada pessoa com lúpus é única, e pode haver variações nas necessidades dietéticas.
Quanto tempo se vive com lúpus?
A expectativa de vida de uma pessoa com lúpus tem melhorado significativamente nas últimas décadas devido a avanços no diagnóstico e tratamento. O lúpus é uma doença crônica e complexa, e o curso da doença pode variar amplamente entre os indivíduos.
A expectativa de vida de uma pessoa com lúpus depende de vários fatores, como o tipo de lúpus (lúpus eritematoso sistêmico, lúpus discoide, etc.), a gravidade dos sintomas, a resposta ao tratamento, a presença de complicações e outras condições de saúde subjacentes.
Com um gerenciamento adequado da doença, incluindo a adesão ao tratamento prescrito, estilo de vida saudável e acompanhamento médico regular, muitas pessoas com lúpus podem levar uma vida longa e produtiva.
É importante ressaltar que cada caso é único, e a progressão da doença pode variar. Portanto, é fundamental que a pessoa com lúpus esteja em contato regular com seus profissionais de saúde, para que possa receber o tratamento adequado e monitoramento contínuo.
Conclusão
Embora sem cura, o lúpus é perfeitamente tratável e seus portadores podem ter uma vida saudável e produtiva.
Mas, em certos casos, as opções convencionais de tratamento podem não ser as mais adequadas, se levarmos em conta os possíveis efeitos adversos que os fármacos normalmente prescritos provocam.
Por isso, se você, um amigo ou familiar tiver dificuldades em encontrar um tratamento eficaz contra o lúpus, converse com seu médico sobre a Cannabis medicinal.
E para ficar sempre a par dos avanços da medicina canabinoide, leia os artigos publicados no portal Cannabis & Saúde.